Przewód pokarmowy człowieka jest skolonizowany przez liczne gatunki bakterii, które biorą udział w wielu procesach – takich jak trawienie, dostarczanie składników odżywczych, wsparcie dla dojrzewania nabłonka okrężnic, ochrona przed patogenami, udział w tworzeniu witamin (wit. K, witaminy z grupy B), tworzenie energii dla komórek jelita.
Mikrobiom jelitowy człowieka stosunkowo stabilny i odporny w czasie. Jest też zindywidualizowany – każdy z nas ma inny skład mikrobiomu. Są jednak czynniki, które mogą ten mikrobiom – pozytywnie lub negatywnie – modyfikować:
dieta, probiotyk, prebiotyki wirusy choroby przewlekłe jak cukrzyca leki -> zwłaszcza antybiotyki, NLPZ, leki hormonalne
Z mikrobiotą jelitową wiążemy wiele grup chorób, w tym:
choroby zakaźne (zakaźne zapalenie żołądka i jelit), zakażenie Clostridium difficile (CDI)), SIBO, IMO, SIBO siarkowe, dysbioza jelitowa, choroby autoimmunologiczne (choroba alergiczna, cukrzyca, nieswoiste zapalenie jelit (IBD)), niektóre stany ogólne (nadwaga, zaburzenia czynnościowe przewodu pokarmowego) choroby behawioralne
Obecnie istnieje wiele strategii terapeutycznych, które mogą być stosowane do korygowania stanu mikrobiomu jelit. U niektórych pacjentów, w niektórych przypadkach (szczególnie długotrwałych problemów) większość z nich może nie wykazywać zadowalających efektów klinicznych. W takich przypadkach szczególnie poleca się przeszczep mikrobioty kałowej (FMT).
Fecal microbiota transplantation: Review and update;Journal of the Formosan Medical Association Volume 118, Supplement 1, March 2019, Pages S23-S31
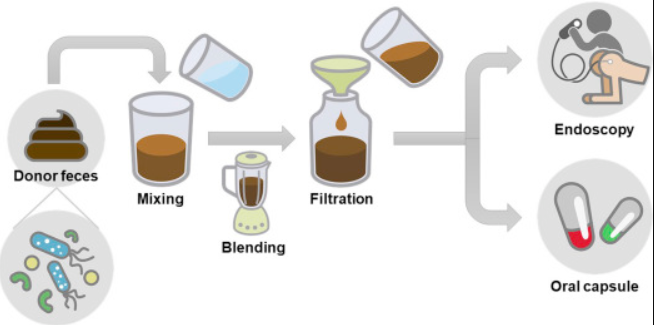
Przeszczep mikroflory kałowej (FMT) to metoda bezpośredniej zmiany mikroflory jelitowej biorcy w celu normalizacji składu i uzyskania korzyści terapeutycznych. Polega na umieszczaniu stolca od zdrowego dawcy w przewodzie pokarmowym innego pacjenta Obecnie wiele badań dowodzi, że FMT jest skuteczną terapią w nawracających i opornych na leczenie zakażeniach C. difficile, nawet u pacjentów ze współistniejącymi chorobami lub z obniżoną odpornością.
Historia przeszczepu kału
Historia FMT sięga IV wieku, ale jest wysoko ceniona dopiero od 2013 roku, kiedy amerykańska Agencja ds. Żywności i Leków zatwierdziła FMT do leczenia nawracających i opornych na leczenie infekcji Clostridium difficile. Od tego czasu zakres zastosowań FMT szybko i szeroko rozszerzył się również na choroby pozajelitowe.
Wybór dawcy jest procesem skomplikowanym, wymagającym bezwzględnego przestrzania procedur – przeprowadzenia wywiadu, uzupełnienia kwestionariusza, przeprowadzeniem badań krwi i kału. Jest to wymagane, aby ograniczyć i zapobiec występowaniu jakichkolwiek działań niepożądanych.
Chociaż obecne dowody uznają FMT za ogólnie bezpieczną metodę terapeutyczną z niewielkimi skutkami niepożądanymi, długoterminowe skutki FMT nie zostały w pełni wyjaśnione (szczególnie długoterminowe skutki immunologiczne) – czekamy na dalsze badania. Większość badań klinicznych i przeglądów systemowych wykazała, że niektóre drobne zdarzenia niepożądane, takie jak dyskomfort w jamie brzusznej, biegunka, zaparcia i stany podgorączkowe, były przejściowo odnotowywane po FMT, a niezbyt częste ciężkie działania niepożądane wiązały się z możliwymi powikłaniami endoskopii i sedacji. Europejski konsensus sugerował, że okres obserwacji po FMT u pacjentów z CDI powinien wynosić co najmniej 8 tygodni, a treść obserwacji musi obejmować dane kliniczne i analityczne.